LA MISURAZIONE DEL GRASSO EPICARDICO COME NUOVO FATTORE DI RISCHIO CARDIOVASCOLARE
COS’E’ IL GRASSO EPICARDICO?
Il tessuto adiposo epicardico è un particolare tipo di tessuto adiposo che ricopre il cuore e le coronarie e che, in condizioni normali, costituisce circa il 20% del peso totale del muscolo cardiaco. Il tessuto cardiaco miocardico e il tessuto adiposo epicardico sono in costante comunicazione reciproca, senza alcuna barriera che li divida.
La principale fonte energetica del cuore è costituita dagli acidi grassi che provengono dal tessuto adiposo epicardico, il quale a sua volta svolge un’azione di riserva di energia locale per il muscolo cardiaco quando si pratica attività fisica. Inoltre, il grasso epicardico svolge un’azione termogenica (cioè riscalda il cuore) e un’azione strutturale che serve a evitare la torsione dell’arterie coronarie durante la contrazione cardiaca e a mantenere le coronarie nella propria sede quando aumenta la frequenza cardiaca.
Oggi possiamo misurare sia il suo spessore sia il suo volume: il primo può essere misurato mediante l’ecografia cardiaca a livello della parete libera del ventricolo destro, il secondo tramite una TAC o una risonanza magnetica cardiaca. L’ecografia cardiaca rimante pertanto l’esame meno costoso e più pratico per avere una stima del grasso del cuore.
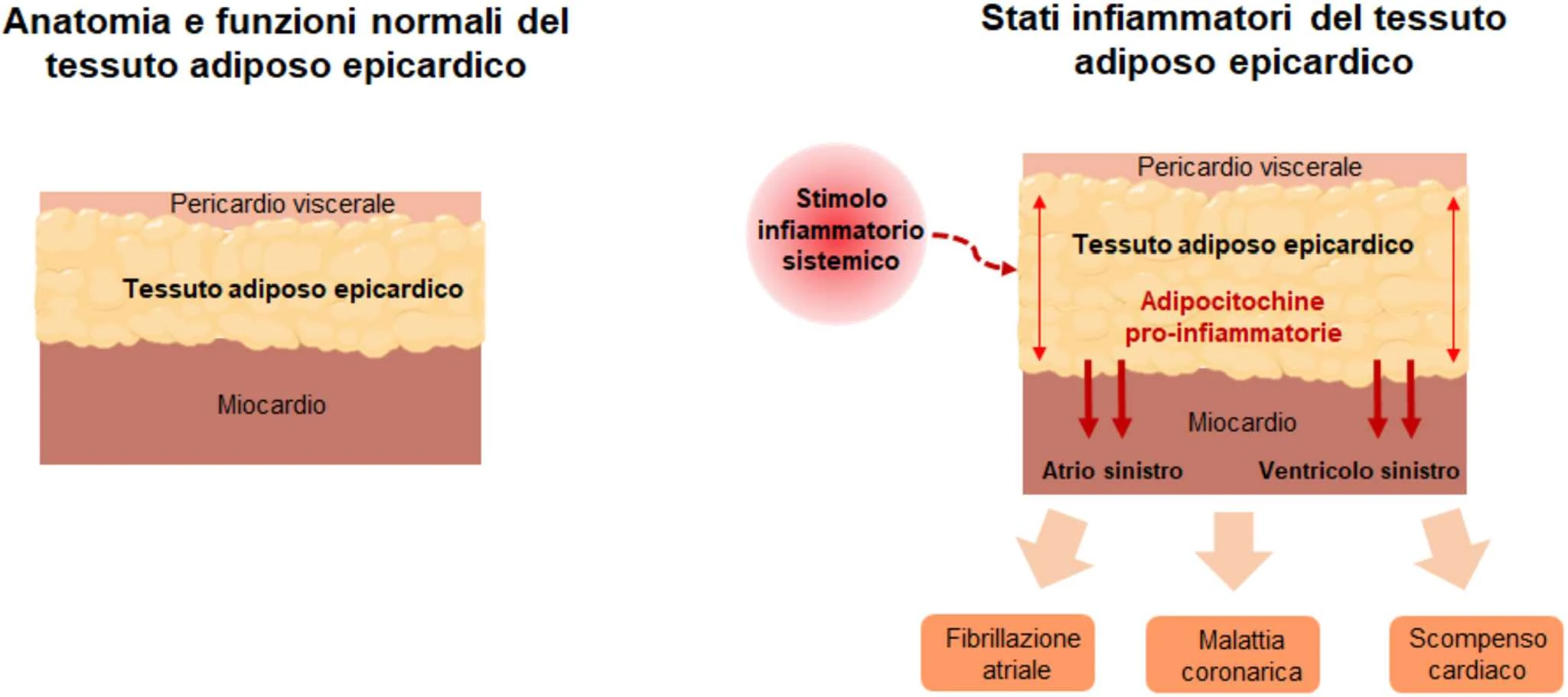
La letteratura scientifica ha ormai eletto il tessuto adiposo epicardico al ruolo di predittore indipendente di coronaropatia e di rischio cardiometabolico. Quando il grasso epicardico comincia ad aumentare rispetto al normale la situazione diventa preoccupante; questo rischio si aggrava soprattutto in quei soggetti con un’obesità di tipo viscerale-addominale (cioè che accumulano il grasso a livello della pancia). Quando è in eccesso, il grasso epicardico produce delle proteine (adipokine) che hanno un’azione infiammatoria diretta alle pareti delle arterie coronarie e al muscolo cardiaco.
È dimostrato che elevate quantità di tessuto adiposo epicardico si associano all’obesità di tipo addominale e alla sindrome metabolica (ipercolesterolemia, iperglicemia, insulino-resistenza, steatosi epatica, diabete mellito e ipertensione arteriosa). La buona notizia è che il grasso epicardico in eccesso, tipico dei soggetti affetti da obesità addominale e da sindrome metabolica, risponde in tempi rapidi al dimagrimento. Con un adeguato grado di attività fisica quotidiana (almeno 30 minuti di camminata per gli adulti e 60 minuti per gli adolescenti) e un’equilibrata alimentazione si può ridurre il suo eccesso ottenendo una riduzione del rischio cardio-metabolico del paziente.
L’aumento del grasso epicardico si può sicuramente prevenire abituandosi ad adottare un stile di vita corretto come camminando tutti i giorni e mangiando sano.
Ecocardiografia transtoracica
Nel 2003, Iacobellis e collaboratori hanno proposto e introdotto nella pratica clinica l’utilizzo dell’ecocardiografia transtoracica per misurare lo spessore di EAT [La misurazione avviene perpendicolarmente alla parete libera del ventricolo destro a fine sistole, quando entrambe le pareti collassano e consentono la misura più ampia Tuttavia, uno spessore molto più elevato può essere misurato appena a destra del piano anulare aortico, a causa della ripida curva verso il basso della parete libera del ventricolo destro quando si avvicina all’aorta ascendente prossimale Lo spessore di EAT ottenuto con l’ecocardiografia rappresenta un indice di adiposità viscerale e la sua variazione (da 1 mm a 25 mm) riflette la variazione dell’accumulo di adiposità viscerale .
Pertanto, la valutazione di tale spessore è stata proposta come nuovo marker di stratificazione del rischio cardiovascolare.
L’ecocardiografia è attualmente il metodo più utilizzato per misurare EAT, in quanto consentono una misura diretta che correla con il contenuto di trigliceridi del miocardio ed è una metodica non invasiva, accessibile ea basso costo . Tuttavia, presenta anche alcune limitazioni: non misura l’intero volume di EAT ma solo il suo spessore in particolari punti e, essendo la distribuzione di EAT non uniforme, risulta una valutazione quantitativa meno affidabile rispetto al suo intero volume . Inoltre, l’applicazione dell’ecocardiografia è ancora limitata dalla difficoltà di distinguere tra tessuto adiposo pericardico ed epicardico . Infine, essendo una tecnica operatore-dipendente, la sua riproducibilità e precisione sono inferiori rispetto alla TC
Questa metodica è possibile applicarla anche nei nostri studi dove possiamo valutare lo spessore del grasso epicardico e valutarne il grado di rischio cardiovascolare
Tomografia computerizzata e Angio TC coronarica
La misurazione del volume di EAT mediante TC combina alta risoluzione spaziale, copertura dell’intero cuore e crescente disponibilità di strumenti di analisi software, rendendo ideale e accessibile l’uso della TC per misurare EAT e effettivamente come indicatore del rischio cardiovascolare. Infatti, mediante la TC, non solo è possibile valutare il volume di EAT ma anche la sua attenuazione, ossia una misura della densità espressa in unità Hounsfield (HU) . L’attenuazione di EAT è generalmente compresa tra −190 HU e −30 HU. In presenza di infiammazione, l’adipogenesi locale tende a diminuire e si modifica la composizione cellulare di EAT stessa, spostando la sua attenuazione dalla fase lipidica, con valori di HU più negativi (più vicini a −190 HU), alla fase acquosa, con valori di HU meno negativi (più vicini a −30 HU). È da sottolineare, però, che l’attenuazione varia anche in base all’utilizzo o meno del mezzo di contrasto, oltre che alla densità del tessuto adiposo influenzata, a sua volta, dalla presenza di ipertrofia e iperplasia degli adipociti e di fibrosi della matrice extracellulare . Anche l’attenuazione media di EAT alla TC, in particolare della porzione perivascolare, definita come indice di attenuazione del tessuto adiposo perivascolare (FAI), è emersa come un nuovo biomarcatore di imaging, sensibile nel rilevare l’infiammazione coronarica . Il FAI riflette i cambiamenti trascrittomici, metabolici e fenotipici del tessuto adiposo perivascolare e, in particolare, un cut-off ≥-70,1 HU è stato proposto come indicatore di aumento della mortalità cardiaca.
Risonanza magnetica
Nel 2019, Oikonomou e colleghi hanno descritto per la prima volta l’uso della radiomica nello studio di EAT, permettendo di aumentare in modo sostanziale il numero di informazioni quantitative accessibili con le immagini TC . Gli indicatori tradizionalmente ottenibili dalle immagini TC sono indici di tipo quantitativo (volume e spessore). La radiomica, invece, è in grado di estrarre migliaia di caratteristiche, tra cui struttura geometrica, aspetto e distribuzione dell’intensità, e di convertirle in dati estraibili che possono essere analizzati con tecniche computazionali . Pertanto, gli approcci di radiomica possono identificare nuovi schemi di imaging, indistinguibili all’occhio umano e, quindi, massimizzando i dati disponibili delle stesse TC. Inoltre, i modelli di imaging di identificazione EAT dalla radiomica hanno un grande potenziale per diventare nuovi indicatori finalizzati a prevedere l’incidenza o la prognosi delle malattie cardiovascolari . Tuttavia, il costo elevato, l’incompatibilità con i dispositivi impiantati e la reazione claustrofobica di alcuni soggetti rappresentano importanti limitazioni della metodica.