IL PROLASSO VALVOLARE MITRALICO: CAUSE,SINTOMI,DIAGNOSI E TERAPIA
Il prolasso valvolare mitralico (PVM), o prolasso della valvola mitrale, consiste in un anomalo movimento di chiusura delle cuspidi (o lembi) che costituiscono la valvola mitrale (o mitralica) del cuore. In condizioni normali, la valvola mitralica controlla il flusso sanguigno in direzione atrio sinistro – ventricolo sinistro e impedisce, grazie ad una chiusura ermetica, il rigurgito nel senso opposto durante la sistole ventricolare. Alla comparsa di un prolasso della valvola mitrale, invece, durante la fase di contrazione del ventricolo (sistole ventricolare), una quota di sangue, anziché imboccare l’aorta, torna indietro e risale all’atrio sinistro; ciò avviene perché l’orifizio valvolare non è chiuso completamente. Si tratta del cosiddetto rigurgito di sangue, che caratterizza un’altra cardiopatia importante: l’insufficienza mitralica; si vedrà, più avanti, che i due difetti valvolari, prolasso e insufficienza mitralica, sono strettamente connessi.
Il prolasso valvolare mitralico colpisce maggiormente le donne rispetto agli uomini. Ha maggiore frequenza, inoltre, nei soggetti longilinei, con torace allungato e appiattito, nonché individui affetti da scoliosi dorsale.
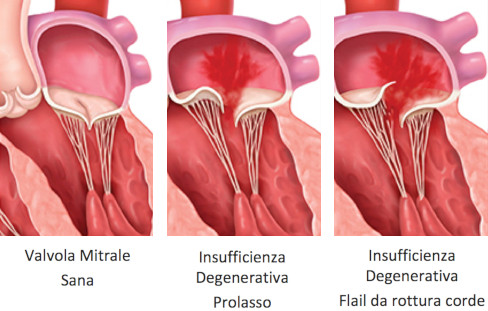
CLASSIFICAZIONE DEL PROLASSO MITRALICO di Barlow del 1985:
- Billowing (valvola protrusa): lembi della valvola protrudono leggermente in atrio ;
- Prolasso vero: i lembi si spostano durante la sistole e compare il rigurgito;
- Floppy valve (lett. Valvola afflosciata): protrusione dei lembi in atrio sinistro molto più accentuata;
- Flail Valve (lett. Valvola fluttuante): il caso più grave, si ha se avviene una rottura delle corde tendinee, quindi la valvola non è più ancorata al muscolo papillare.

CAUSE
La causa più comune di prolasso della valvola mitrale è la degenerazione mixomatosa, ossia l’accumulo anomalo di proteoglicani a livello dei lembi della valvola e delle cordee tendinee che porta ad un loro ispessimento. L’allungamento delle cordee tendinee risulta in un prolasso e nella perdita di coaptazione dei lembi e può causare rigurgito mitralico. Un ispessimento dei lembi >o uguale a 5 mm è considerato il classico MVP (Mitral Valve Prolapse).
Tra le possibili cause di valvola mitrale prolassante mixomatosa ci sono due tipi di malattie:
- Sindrome di Barlow o sindrome da prolasso valvolare mitralico, valvulopatia presente soprattutto nei pazienti più giovani: si ha una dilatazione dell’anello mitralico e anche ridondanza e prolasso di più segmenti;
- Deficienza fibroelastica, nei pazienti più anziani: di solito riguarda il lembo posteriore ed è associato all’assottigliamento e rottura di corde.
Il prolasso mitralico congenito o primario, che può causare il maggior numero di complicanze, sembra avere una predisposizione genetica. Si è studiato anche un possibile modello di ereditarietà autosomico dominante.
Il prolasso della valvola mitrale si può considerare come parte di malattie del tessuto connettivo quali:
- Sindrome di Marfan,
- Sindrome di Ehlers-Danlos,
- Pseudoxantoma elastico,
- Distrofia miotonica
Nel prolasso secondario non si hanno alterazioni a carico del tessuto connettivo ma a carico delle strutture della valvola come anulus, cordee tendinee e lembi che portano a una sproporzione con il ventricolo e quindi al conseguente prolasso.
Questo tipo di prolasso riguarda principalmente le donne giovani. La normalizzazione di questa sproporzione tra dimensione del lembo e quella della cavità con l’età diminuisce, quindi l’incidenza decresce andando avanti con gli anni.
Il prolasso secondario ha di solito un piccolo significato clinico e può essere associato a lieve insufficienza mitralica.
Può anche associarsi con:
- difetto del setto interatriale,
- ipertiroidismo,
- enfisema,
- cardiomiopatia ipertrofica.
SINTOMI
Il prolasso della mitralico può essere asintomatico nella maggior parte dei casi, il riscontro è occasionale. Nei pazienti sintomatici può dare:
- Palpitazioni;
- Dolore al torace atipico;
- Aritmie, tra cui tachiaritmie sopraventricolari, ventricolari e bradiaritmie; la morte cardiaca improvvisa è una rara complicanza che occore nel <2% dei pazienti che seguono un follow-up per lunghi periodi.
- Tra le aritmie più frequenti ci sono le extrasistoli sia atriali che ventricolari
- dispnea, la difficoltà a respirare o affanno, soprattutto se il prolasso si associa a insufficienza mitralica, più alto è il grado dell’insufficienza e maggiore è l’affanno
Nel caso in cui il prolasso porti a rigurgito è possibile che siano presenti i sintomi da insufficienza valvolare quali dispnea ed edema polmonare
DIAGNOSI
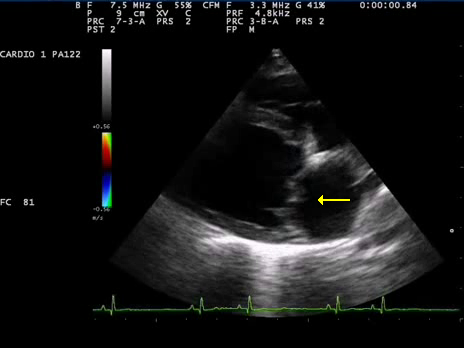
Il rilevamento di un soffio sistolico è uno degli indizi più importanti per diagnosticare un prolasso della valvola mitrale. Il rumore del soffio si produce al passaggio, da ventricolo sinistro ad atrio sinistro, del rigurgito di sangue. Lo si percepisce in fase sistolica, poiché è in questo momento che la valvola mitrale non è chiusa come dovrebbe. La zona di rilevamento è nel V spazio intercostale, cioè quello coincidente alla posizione della valvola mitrale. L’altro importante segno diagnostico, il click, varia di intensità in base alle posizioni assunte dall’individuo che lo presenta.
ECG
Misurando l’attività elettrica di un cuore con prolasso valvolare mitralico, l’ECG mostra la grande varietà di aritmie che possono presentarsi in un paziente. L’elenco è stilato in base alle caratteristiche di frequenza e di pericolosità: si parte dal più frequente e meno pericoloso; si conclude con il meno frequente ma più pericoloso.
- Extrasistoli ventricolari isolate.
- Tachicardia.
- Fibrillazione atriale.
- Extrasistoli ventricolari ripetute
La diagnosi tramite ECG dà un’idea del grado di severità del prolasso valvolare mitralico: se l’esito è paragonabile a quello di un individuo sano, significa che non è una forma grave; viceversa, l’esame mostra le irregolarità citate.
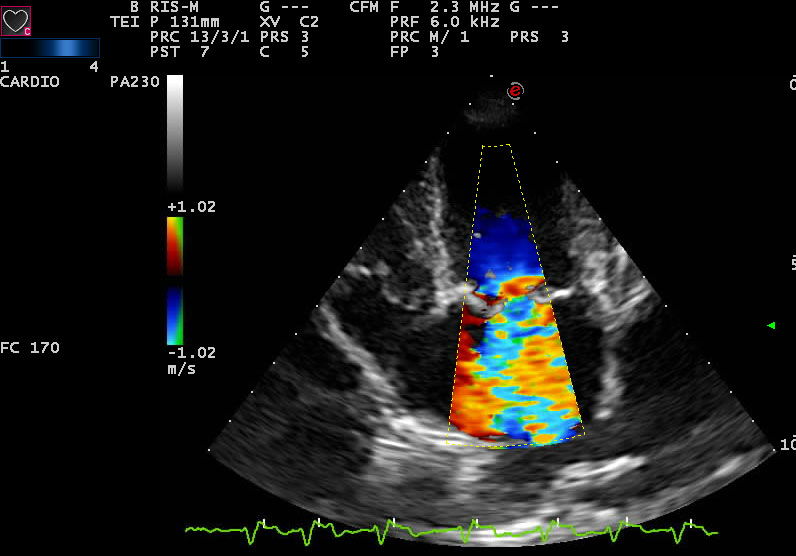
Ecocardiografia color Doppler
Sfruttando l’emissione di ultrasuoni, questo strumento diagnostico mostra, in modo non invasivo, gli elementi fondamentali del cuore: atri, ventricoli, valvole e strutture circostanti. Dall’ecocardiografia, il medico può rilevare:
- Comportamenti anomali dei lembi e delle corde tendinee della valvola.
- Anomalie del ventricolo sinistro, durante le fasi di sistole e diastole.
- Aumento delle dimensioni dell’atrio sinistro (atrio dilatato).
- La massima velocità di flusso e il flusso sistolico turbolento del rigurgito, impiegando, rispettivamente, le tecniche di Doppler continuo e pulsato. Dalla prima misurazione, si può ricavare il gradiente di pressione tra atrio sinistro e ventricolo sinistro; dalla seconda, l’entità del rigurgito.
PROLASSO, GRAVIDANZA E SPORT
- Prolasso mitralico e gravidanza: una donna incinta ha in circolo una quantità di sangue maggiore del normale, ma questo aumento di volume non incide sul prolasso, in quanto non esiste un rapporto causale tra severità del prolasso e aumentata gittata cardiaca.
- Prolasso mitralico e sport: non esiste alcuna controindicazione a eseguire sport dato che non è l’aumentato sforzo a causare un eventuale peggioramento del prolasso.
TERAPIA
Il trattamento medico del prolasso valvolare mitralico, dai casi meno gravi e asintomatici a quelli severi, è molto simile a quello dell’insufficienza mitralica. L’approccio terapeutico varia, quindi, in base alla gravità della cardiopatia. Le forme asintomatiche, ma anche quelle lievi, richiedono degli accorgimenti preventivi, atti ad evitare infezioni batteriche, come le endocarditi, che colpiscono le cavità cardiache. Sono consigliati anche dei controlli periodici ogni 2-3 anni, ma l’individuo, portatore di una forma lieve di prolasso può svolgere qualsiasi attività, sport compreso. I farmaci più usati, nelle forme lievi di prolasso valvolare mitralico, sono:
- Beta-bloccanti e ansiolitici. Sono usati al presentarsi di lievi aritmie.
La prima comparsa di sintomi e le forme moderate/severe richiedono maggiori attenzioni: oltre alla terapia farmacologica, l’intervento chirurgico può diventare risolutivo.
Le situazioni critiche, che consigliano l’intervento, sono:
- L’accertata rottura delle corde tendinee della valvola.
- Aritmie ripetute e via via più gravi.
- Accertato aumento della cavità atriale, in seguito al rigurgito
- Scompenso ventricolare sinistro.
Questi accertamenti clinici sono sovrapponibili a quelli che si evidenziano durante un’insufficienza mitralica cronica moderata/severa.
Le possibili operazioni chirurgiche sono due:
- Sostituzione della valvola con una protesi. È l’intervento più attuato per le valvole di quegli individui, non giovani, con gravi anomalie anatomiche. Si esegue una toracotomia e si pone il paziente in circolazione extracorporea (CEC). La circolazione extracorporea si attua tramite un dispositivo biomedicale che consiste nel creare una via cardio-polmonare sostitutiva di quella naturale. In tal modo, si garantisce al paziente una circolazione sanguigna artificiale e temporanea che permetta ai chirurghi di interrompere il flusso di sangue nel cuore, deviandolo su un altro percorso altrettanto efficace; allo stesso tempo, consente di operare liberamente sull’apparato valvolare. Le protesi possono essere meccaniche o biologiche. Le protesi meccaniche richiedono, in parallelo, una terapia farmacologica anticoagulante. Le protesi biologiche durano 10-15 anni.
- Riparazione della valvola mitralica. È l’approccio più indicato per insufficienze mitraliche di origine “non reumatica”. In altre parole, quelle causate da un prolasso valvolare mitralico. A essere compromesse sono le strutture valvolari dell’anello, delle cuspidi e/o delle corde tendinee. Il chirurgo agisce in modo diverso, in base a dove risiede la lesione valvolare. Anche in questo caso, i pazienti sono posti in circolazione extracorporea. È una tecnica vantaggiosa, in quanto le protesi presentano degli inconvenienti: quelle biologiche vanno sostituite dopo 10-15 anni circa; quelle meccaniche richiedono la continua somministrazione, in parallelo, di anticoagulanti.